はじめに:支払側が突きつけた「NO」のサイン
令和7年12月26日、中医協(中央社会保険医療協議会)の支払側委員(保険者側)より提出された「令和8年度診療報酬改定等に関する意見」は、在宅医療、特に都市部で急増する「効率重視型の訪問診療」に対して、極めて厳しい是正を求める内容となりました。
中医協は医療費を絞りたい支払側 vs 医療を維持するために医療費を今以上といたい医療側という構造になっています。今回の支払側の意見は今後の保険診療の「厳格化」「適正化(=減算や要件強化)」に反映されるものであり重要です。
今回の意見書で明確になったのは、「軽症患者への画一的な訪問」と「外部委託に頼った夜間対応」は、もはや評価に値しないという強烈なメッセージです。本記事では、意見書の原文を紐解きながら、次の改定で狙われる具体的なポイントを解説します。
今回参考にした資料はこちらです↓
https://www.mhlw.go.jp/content/10808000/001623416.pdf
1. 「なんちゃって連携」は通用しない?在支診・在支病の機能評価見直し
まず注目すべきは、在宅療養支援診療所(在支診)・病院(在支病)の機能評価に関する記述です。支払側は、現在の機能強化型、特に「連携型」の実態に疑問を呈しています。
機能強化型の再編と「実績」重視への転換
意見書では、現在の機能強化型在支診について以下のように指摘しています。
「在宅緩和ケア充実加算の要件を上回る緊急往診や看取りの実績がある医療機関が多い」(意見書 P.10)
これは、現行の「機能強化型」の基準(看取り年4件以上など)が、現場の実態に比べて低すぎるという認識です。その上で、「在宅緩和ケア充実加算を統合するかたちで、実績・体制・役割の違いに着目して、よりきめ細かい評価体系に見直すべき」と提言しています。
つまり、単に要件を満たすだけの機能強化型ではなく、圧倒的な実績(緊急往診・看取り数)を持つ「真の機能強化型」を上位ランクとして創設し、それ以外を実質的に引き下げるような再編が予想されます。
連携型在支診の「24時間体制」にメス
複数の診療所で連携して24時間体制を敷く「連携型」についても、厳しい指摘が入りました。
「連携や往診の体制を確保している時間が二極化している」(意見書 P.10)
実質的に夜間対応をほとんど行っていない「名ばかり連携」を問題視しており、「24時間体制に協力する度合いに応じて評価にメリハリを付けるべき」と評価を求めています。単に名前を連ねるだけの連携は、今後評価されなくなる可能性が高いでしょう。
2. 「往診代行」と「施設総回診」への規制強化
ここ数年、一部で問題視されてきたビジネスモデルについても、具体的な規制案が提示されました。
往診代行・コールセンター活用の透明化
夜間休日の対応を民間のコールセンターや往診代行サービスに委託するケースについて、支払側は「患者が『誰が連絡を受け』『誰が往診するのか』を知らない場合、在宅療養支援診療所・病院の要件を満たしているとは言えない」と断じました。
その上で、以下の対応を求めています。
- 適切な第三者サービスを活用する枠組みの明確化
- 患者の了解を得た上での運用
令和7年11月12日の中央社会保険医療協議会 総会(第626回)資料では以下のスライドが示されています。

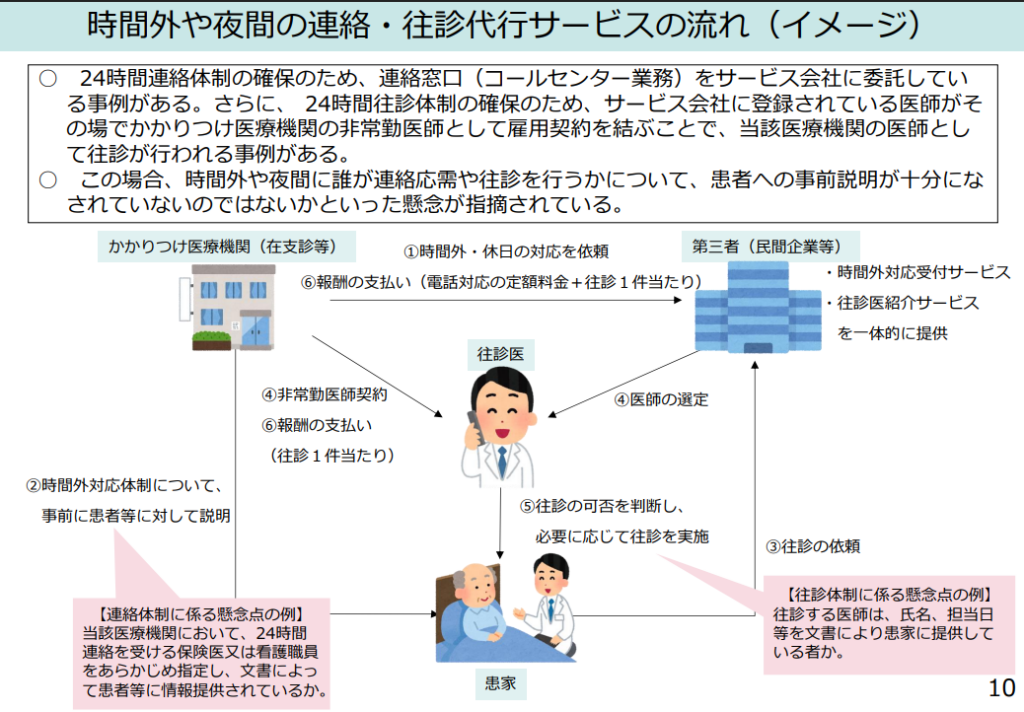
初めましての往診医が代わりに来るという運用では、ルールを満たしていないのではないかという事でしょう。
これらは、「24時間対応」を謳いながら実態は外部サービスに丸投げしているケースに対し、施設基準の剥奪や減算を含めた厳しい運用チェックが入る前触れと考えられます。
「同一建物」減算の抜け穴塞ぎ
有料老人ホームやサ高住等への訪問についても、さらなる適正化が求められています。
特筆すべきは、「介護保険と同一建物の定義が異なることを踏まえ、介護保険に揃えるかたちで同一建物の範囲を広げたうえで、2人を訪問した場合の評価を適正化するべき」という記述です。
現在、医療保険では「同じ建物」の定義が比較的限定的ですが、これを介護保険並みに広く解釈することで、「別棟だが敷地内」や「隣接する建物」への訪問も「同一建物」として低い点数を適用しようという意図が見えます。
3. 「軽症患者のみ」の月2回訪問にメス
最後に、最も多くの医療機関に影響を与えそうなのが、「包括的支援加算」を指標とした在宅時医学総合管理料・施設入居時等医学総合管理料の適正化です。
意見書では、「包括的支援加算の算定患者割合等が低い医療機関における月2回訪問診療」について、点数を引き下げる(メリハリを付ける)べきと提言しています。
包括的支援加算は、末期の悪性腫瘍や真皮を超える褥瘡など重症な疾患を有する患者、在宅酸素療法を行っているなどの重症の状態の患者を診療する場合に算定できる加算です。この算定割合が低いということは、「医学管理の必要性が低い軽症患者」に対して、漫然と月2回の訪問診療を行っているとみなされます。
つまり、「重症患者を診ず、看取りもせず、安定した患者だけを回る」というスタイルの在宅医療は、次の改定で在宅時医学総合管理料(在医総管)が減算されるリスクが高まっています。
警告:支払側の「問題視」は、技官の「刃(やいば)」となって現場を襲う
今回の中医協意見書で読み取るべき最大のメッセージは、「漫然とした訪問診療は、もはや医療と認めない」という宣告です。
「次の改定(令和8年)の話でしょ?」と油断している先生は、極めて危険です。なぜなら、支払側の意向を汲んだ厚生局は、「個別指導」という名で、既存のルールを厳格適用し、すでに粛正を始めているからです。
ご自身の医療機関を守り抜くために、明日からカルテに刻むべき防衛策を提示します。
1. 「著変なし」は「管理なし」と同義であると知れ
安定した患者のカルテには記載することがなく、「DO(処方継続)、著変なし」と記載していませんか?しかし、個別指導の現場において、これは「自殺行為」です。
技官はこう指摘します。
「先生、総合的な医学管理を行っている形跡が確認できません。そもそも変化がないなら、継続的な診療の必要もないのではないですか?であれば在宅時医学総合管理料の算定はできません」
実際、個別指導(医科)における主な指摘事項として以下の点が挙げられています
- 診療録への在宅療養計画又は説明の要点等の記載がない又は不十分である。(R6北海道厚生局、R6中国四国厚生局、R5東北厚生局、R5東海北陸厚生局、R5九州厚生局、R2年近畿厚生局)
- 診療録への説明の要点等の記載が個々の患者の状態に応じた記載になっていな
- い。(R5九州厚生局)
【対策】
在宅時医学総合管理料(C002)の算定要件である「個別の計画に基づく総合的な医学管理」のエビデンスを残すため、以下の「3点論法」で毎回のカルテを記載してください。
- ①S/O 微細な変化の観察: (×著変なし → 〇 S)息切れはよくなった O)下肢の浮腫は改善しているが、皮膚の乾燥 みられる)
- ②A 医師としての介入: (×処方継続 → 〇利尿剤継続 保湿剤の塗布指導を本人と家族へ行った)
- ③P 次回の管理計画: (×また来週 → 〇次回の訪問までに水分摂取量を記録させ、脱水リスクを再評価する)
「何もしていない」と見なされれば返還。「何かを指導し、管理した」記録があれば算定。この差が、数百万の返還金か、正当な報酬かの分かれ道です。
2. 「通院困難な理由」を明記せよ
支払側が「軽症患者」をターゲットにする以上、次に狙われるのは「そもそも、この患者は訪問診療が必要なのか?」という根本(C001 訪問診療料・C002 在宅時医学総合管理料の前提)です。
「足腰が弱いから」「高齢だから」といった、漠然とした理由を記載して安心していませんか?
これに対し、個別指導(医科)における主な指摘事項では、以下のような痛烈な指摘がなされています。
「必要がない患者に対して在宅患者訪問診療を実施している。」(R5九州厚生局)
【対策】
「なぜ、今月も通院が不可能なのか」を、医学的根拠と共に記載し必要があれば更新してください。
- NG例: 「独歩困難のため」
- OK例: 「認知機能低下(長谷川式 15点)により、独力での外出・公共交通機関の利用が不可。家族も就労により日中の付き添いが困難であり、医学的管理の継続には訪問診療が不可欠である」
C001,C002の留意事項として、「例えば、少なくとも独歩で家族・介護者等の助けを借りずに通院できる者など」は算定の対象外という事が同じ文言で書かれています。
「通院困難」の定義を社会的な背景(家族状況)も含めて具体的に記載し、技官に「これなら仕方ない」と言わせるだけの論拠を積み上げてください。
私は厚労省の医系技官時代に診療報酬改定を担当する技官と一緒に、在宅診療の現場を見学に行ったことがあります。
訪問した患者さんの中には、部屋がきれいに整っており、独歩でお出迎えして頂き、とてもお元気そうに見える方が数人いらっしゃいました。そのような方に医療のエフォートを大きく割いてしまうと本当に必要な人に回らない、と感じた記憶がございます。
恐らく、厚労省の診療報酬改定を担当する技官も同じような思いをもっているのではないかと思います。
3. 24時間対応の実態:「電話番」では許されない
意見書にある「コールセンターへの丸投げ」批判は、そのまま個別指導での「機能強化型在支診・在支病の要件剥奪」に直結します。
外部委託を利用すること自体は否定されませんが、患者に『誰が連絡を受け』『誰が往診するのか』を説明し了承を得て、それの事が分かるようにカルテに記載しておく必要があります。
また、代行会社の利用についてもグレーな部分もあり、令和8年度の診療報酬改定時に整備される可能性が高く、注意点を踏まえて利用が必要になります。
まとめ:生き残れるのは「記録する者」のみ
令和8年の改定を待つまでもなく、包囲網はすでに狭まっています。
支払側が「価値がない」と断じた医療行為に対して、厚生局は容赦なくメスを入れてきます。
- 「なんとなく」の月2回訪問
- 「コピペ」のカルテ
- 「名ばかり」の連携
これらを今すぐ捨て去り、「個別の医学的管理」をカルテという公文書に徹底的に残してください。
プロの目から見て、今のカルテが「技官を説得できる証拠」になっていないなら、貴院の経営基盤は砂上の楼閣です。
改定の波に飲み込まれる前に、今すぐ「守り」を固めてください。せられます。




